

前言
今天笔者带来的是一篇2016年发表于PNAS(IF=11.2)运用蛋白质组学研究口腔鳞状细胞癌唾液蛋白生物标记物的文章。口腔癌在我国的发病率在3.6/10万-8.0/10万人之间,90%为口腔鳞状细胞癌(OSCC),其主要危险因素包括吸烟、酗酒、使用无烟烟草和咀嚼槟榔。我国台湾政府推行的“四癌筛检”项目中包含口腔癌,指针对30岁以上嚼槟榔、吸烟民众,每2年进行1次口腔黏膜检查。OPMD是指口腔黏膜潜在恶性疾患,具有一定恶变潜质的病变或状态的总称。大多数OSCC患者由OPMD发展而来。本文运用液相色谱-多反应监测-质谱(LC-MRM-MS)开发高危人群OSCC检测蛋白生物标志物评分模型,旨在提高早期OSCC患者检出率及对高危OPMD患者的监测。
实验设计
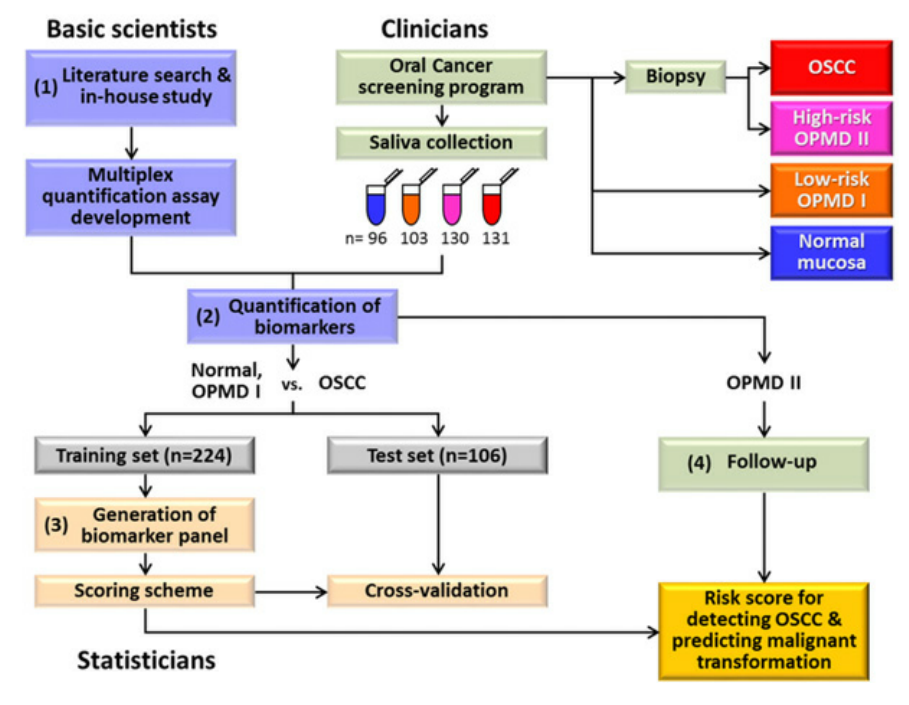
(Figure 1)
本文通过查阅口腔/头颈部癌症文献以及参考内部研究结果确定待检测的候选蛋白,以口腔癌筛查项目在同一医疗机构注册的高危人群作为研究对象,收集唾液样本。共纳入460例受试者,其中96例健康对照、103例OPMD I型患者、130例OPMD II型患者和131例OSCC患者。作者将健康对照和OPMD I型患者作为非OSCC组与OSCC患者比较,根据人口统计学特征将这330名受试者随机分为训练组(n=224)和测试组(n=106),得到蛋白分子标志物并建立风险评分算法。最后,将生成的生物标志物和评分算法应用于OPMD II组患者,结合随访结果进一步评估该分子生物标志物组合区分OSCC和OPMD II以及预测OPMD II恶变概率的能力。
结果一:LC-MRM-MS法定量唾液蛋白
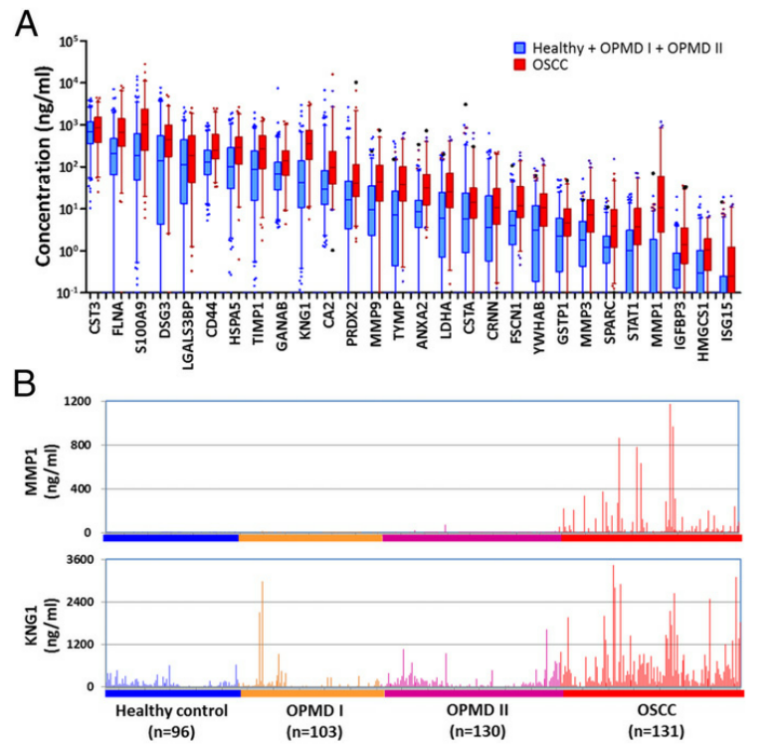
(Figure 2)
根据文献检索,本文选择了49条多肽,分别代表49种蛋白,作为LC-MRM-MS检测的靶标,在以两名OSCC患者和一名对照者的唾液混合制备的标准唾液样本中,结合对应的稳定同位素标记的合成多肽进行绝对定量检测。在49种蛋白质中,有28种在相应的校准曲线中能够产生了5个或更多的高置信度浓度数据点,获得高质量的定量数据。因此在所有的460例唾液样品中,对此28种蛋白进行定量检测。
在所检测的28种蛋白质中, OSCC组(n=131)和非OSCC组(n=199;健康对照组和OPMD I)相比,21种蛋白的表达量显著增加,差异倍数在1.8到83之间,AUC值在0.705到0.871之间,表明这21种蛋白质可作为候选生物标志物组合。
结果二:分子生物标志物生成和风险评分模型的建立
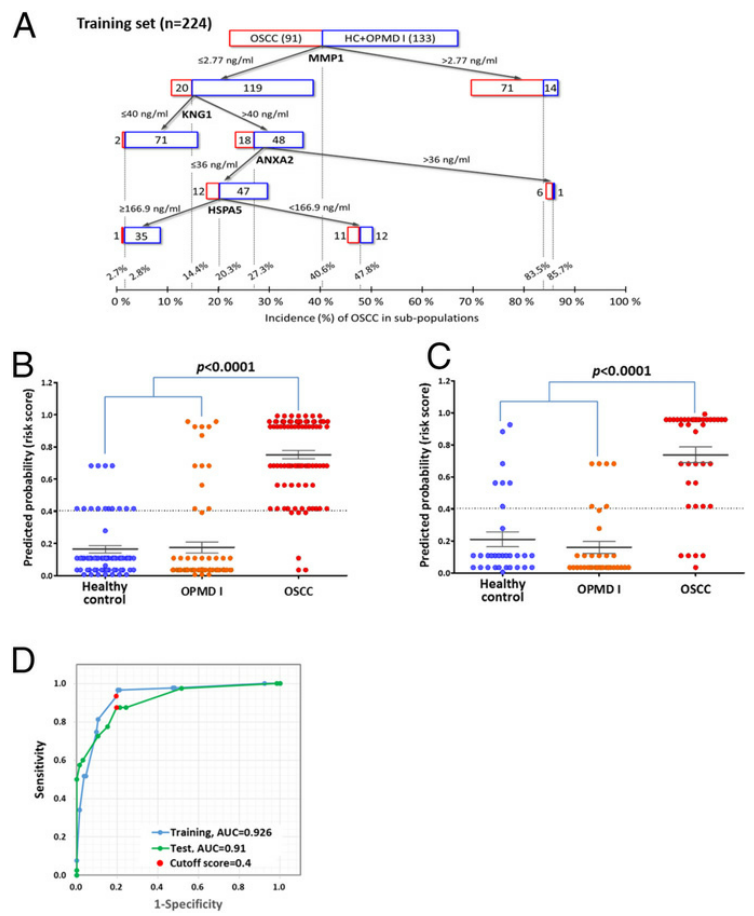
(Figure 3)
将OSCC(n=131)和非OSCC(n=199)组的330名受试者按2:1的比例并根据人口统计学特征进行调整后随机分为训练集(n=224)和测试集 (n=106)。分别使用Logistic回归、判别分析和分类与回归树(CART)分析方法处理21个候选蛋白在各组的定量结果,其中以CART方法获得的4蛋白组合在训练集中表现出最佳的灵敏度和特异度(灵敏度,96.7%;特异度,79.7%):MMP1(基质金属蛋白酶1)、KNG1(激肽原)、ANXA2(膜联蛋白A2)和HSPA5(热休克蛋白家族A5)。使用Logistic回归分析基于这4个筛选出的蛋白分子标志物计算预测概率作为风险评分,结果表明,在训练集和测试集中,与健康对照组和OPMDⅠ组相比,OSCC组风险评分均显著升高,ROC分析的AUC值分别为0.926和0.91。当风险评分的截断值为0.4时训练集和测试集均能得到较高的灵敏度和特异度。
结果三:OSCC和OPMD II 患者风险评分以及OPMD II 患者随访情况
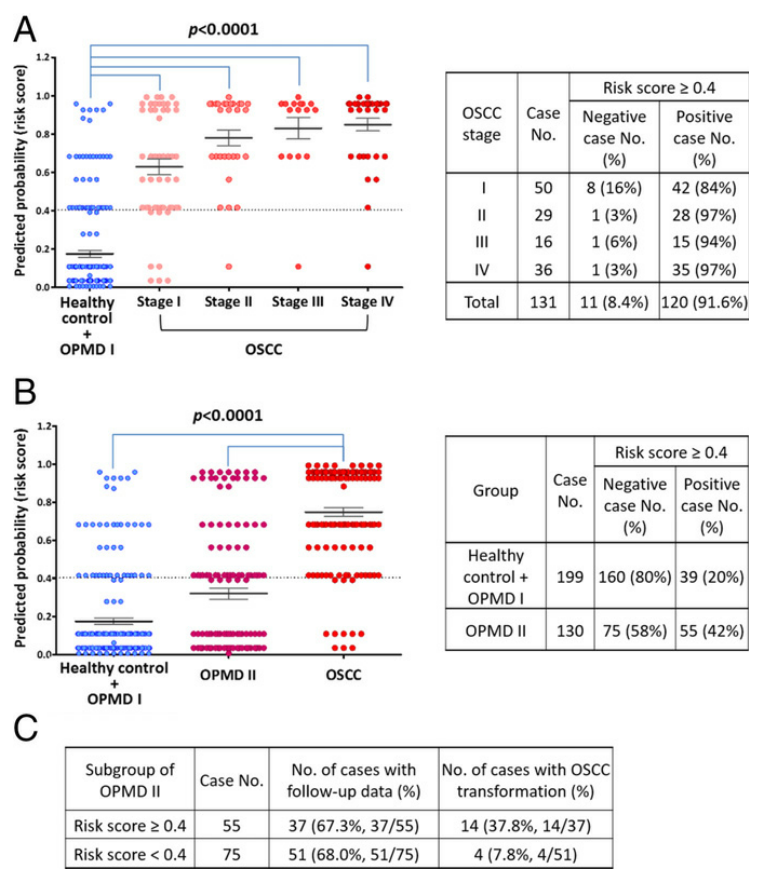
(Figure 4)
把OSCC患者按Stage分期分组计算风险评分,风险分数从早期到晚期逐渐增加,且I期OSCC的危险度评分显著高于非OSCC组。此外,84%、97%、94%和97%的I期、II期、III期和IV期OSCC患者的风险评分>0.4,表明基于四蛋白组合的风险评分算法具有检测大部分(>80%)I期OSCC患者的潜力。
OPMDⅡ病变包含潜在的恶性细胞、恶性细胞和正常细胞的混合物,较难与OSCC进行区分。但OPMDⅡ型患者平均风险评分高于非OSCC组,显著低于OSCC组。在233例OPMD患者中,对153例患者(OPMDⅠ65例,OPMDⅡ88例)进行13.5-76.6月的随访。OPMD I组患者随访期间未见恶变, OPMD II组患者有18例在1.2-65.5个月内恶变为OSCC。其中OPMD Ⅱ组风险评分>0.4的患者恶变概率(37.8%;14/37)显著高于风险评分<0.4的患者(7.8%;4/51),表明该分子标志物组合还可用于评估高危OPMD患者的恶性进展风险。
总结
唾液检测具有无创性、简便性、普及性和可靠性等优势。综上所述,本文开发的唾液蛋白生物标志物研究成果可能提供一种临床上有效的工具,通过体液检测口腔鳞癌和监测高危OPMD患者,为临床上口腔鳞癌的早期筛查、癌症发展风险评估和治疗效果监测提供了非常好的解决方案,可以实现对OSCC的早发现、早治疗,从而降低死亡率和发病率,并且改善OSCC患者的早期治疗效果和生存质量。
同时,本文也展示了一种进行分子标志物筛选研究的新思路。正如之前曾介绍过的,目前Biomarker相关的临床蛋白质组学研究通常需要2个队列:一个以高通量的发现蛋白质组学对探索队列进行蛋白质组定量,筛选可能作为分子标志物的蛋白分子;另一个验证队列则对筛选出的潜在标志物蛋白进行验证。本文则是以文献检索的工作取代了发现队列的高通量蛋白质组学,直接根据已有的研究筛选蛋白靶标,进行后续预测模型的建立和测试。



















